A incidência da hérnia de disco é de aproximadamente 5 a 20 casos para cada 1.000 adultos ao ano. É mais comum na faixa etária de 30 a 50 anos e duas vezes mais frequente em homens do que em mulheres.
A hérnia de disco muitas vezes não causa sintomas, sendo a prevalência da hérnia lombar sintomática de 1-3%.
Tratamento da Hérnia de Disco com Dr. Mauro Fernandes

Dr. Mauro Fernandes é médico ortopedista especialista em cirurgia da coluna vertebral e pós-graduado em tratamento intervencionista da dor pelo Hospital Israelita Albert Einstein. É membro da Sociedade Brasileira de Coluna e da Sociedade Brasileira de Ortopedia e Traumatologia.
Nos últimos anos, sua dedicação tem sido voltada para o estudo e aplicação dos mais avançados tratamentos e procedimentos da coluna vertebral, incluindo a cirurgia endoscópica (realizada por vídeo) e técnicas minimamente invasivas. Com isso, o Dr. Mauro Fernandes proporciona aos seus pacientes opções de tratamento de ponta, caracterizadas por menores riscos e recuperação mais ágil.
O atendimento do Dr. Mauro ocorre em seu consultório particular, localizado na cidade de Curitiba, onde oferece cuidados especializados. Além disso, realiza procedimentos no Hospital São Marcelino Champagnat, garantindo aos seus pacientes um ambiente hospitalar de excelência.
Reconhecido como um dos especialistas em coluna mais bem avaliado em Curitiba por mais de 5 anos consecutivos, o Dr. Mauro Fernandes tem suas credenciais respaldadas pelas avaliações positivas de seus pacientes. Para conferir as experiências de outros pacientes, veja as avaliações disponíveis no Doctorália.
Conteúdos
- Tratamento da Hérnia de Disco com Dr. Mauro Fernandes
- O que é hérnia de disco?
- Hérnia de Disco Lombar: Uma Causa Comum de Dor nas Costas
- Quais os primeiros sintomas da Hérnia de Disco Lombar?
- Hérnia de Disco Torácica: Uma Condição Menos Comum, mas Desafiadora
- Hérnia de Disco Cervical: Impacto na Mobilidade e Sensibilidade
- Tenho Hérnia de Disco. Posso praticar atividades físicas?
- Toda hérnia de disco tem indicação cirúrgica?
- O que é feito durante a cirurgia de hérnia de disco?
- Quais são os principais tratamentos para hérnia de disco?
- Vou poder voltar aos esportes após uma cirurgia de hérnia de disco?
O que é hérnia de disco?
A coluna conta com discos que servem como amortecedores, atuando na mobilidade e estabilidade da coluna vertebral. Eles são formados internamente por um conteúdo viscoso (núcleo pulposo) e externamente por uma camada fibrosa (ânulo fibroso).
Com o passar dos anos, ocorre a desidratação e a degeneração do disco, causando alterações biomecânicas na coluna. Esse processo sobrecarrega as estruturas do disco, levando a fissuras e o deslocamento do núcleo pulposo através do ânulo fibroso. Esse deslocamento é responsável por formar a hérnia de disco.
Embora a hérnia de disco possa ocorrer em qualquer parte da coluna vertebral, é mais comum nas regiões lombar, torácica e cervical.
Hérnia de Disco Lombar: Uma Causa Comum de Dor nas Costas
A hérnia pode comprimir uma ou mais raízes lombares, o que gera dor, perda de sensibilidade ou sensação de formigamento. É mais prevalente em pessoas entre 30 e 50 anos e está relacionada, entre outros fatores, à predisposição genética, tabagismo, cargas repetidas e vibração prolongada.
No Brasil, estima-se que existam mais de 5,2 milhões de portadores de hérnia de disco. Muitas pessoas conseguem amenizar ou eliminar as dores com tratamento conservador. No entanto, alguns pacientes precisam se submeter a um procedimento cirúrgico.
Até pouco tempo, a única opção era a cirurgia convencional, com corte mais amplo e com pós-operatório mais delicado. Atualmente, já é possível tratar a hérnia de disco por meio da cirurgia minimamente invasiva – realizada com pequenos cortes ou incisões, através de instrumentais cirúrgicos acompanhados por câmeras e monitores de vídeo.
Quais os primeiros sintomas da Hérnia de Disco Lombar?

Um dos primeiros achados em um paciente com hérnia de disco lombar é a dor nas costas frequente. Existem algumas posturas que podem influenciar a pressão discal e aumentar a dor, principalmente a flexão do tronco sob carga (como levantar um objeto pesado do solo). Confira alguns sintomas que indicam que o paciente pode ter alguma alteração discal:
- Piora da dor ao movimentar a coluna;
- Dor lombar isolada ou dor na perna ou ainda a associação das duas;
- Formigamento ou diminuição de sensibilidade no membro inferior;
- Em casos mais graves, diminuição de força no membro inferior.
O diagnóstico da hérnia ocorre após avaliação da história clínica do paciente, exame físico e exames de imagem, como a ressonância magnética. Também é possível fazer uso de testes diagnóstico-terapêuticos, como infiltrações.
Estima-se que de 2% a 3% da população possam ser afetadas por hérnia de disco, com prevalência de 4,8% em homens e 2,5% em mulheres, com mais de 35 anos.
Lembre-se que é necessária a avaliação de um médico para indicar o tratamento correto. O tabagismo, a exposição a cargas repetidas e vibração prolongada são fatores de risco para a doença.
Hérnia de Disco Torácica: Uma Condição Menos Comum, mas Desafiadora
A hérnia de disco torácica afeta a região intermediária da coluna vertebral, conhecida como região torácica. Essa área é menos propensa a movimentos intensos em comparação com a região lombar, tornando a hérnia de disco torácica menos comum.
Os sintomas incluem dor nas costas, formigamento ou dor irradiante ao redor do peito e abdômen. Devido à sua localização, diagnosticar e tratar a hérnia de disco torácica pode ser desafiador. O tratamento envolve frequentemente fisioterapia, analgésicos e, em alguns casos, procedimentos cirúrgicos especializados.
Hérnia de Disco Cervical: Impacto na Mobilidade e Sensibilidade
A região cervical, localizada no pescoço, é outra área propensa à hérnia de disco. Esta condição pode causar dor no pescoço, ombros e braços, além de comprometer a mobilidade e sensibilidade.
A hérnia de disco cervical pode resultar em sintomas como dores de cabeça, tonturas e, em casos mais graves, dificuldade para engolir. O tratamento inicial inclui repouso, fisioterapia e medicação, enquanto a cirurgia pode ser considerada para casos mais graves ou persistentes.
Tenho Hérnia de Disco. Posso praticar atividades físicas?
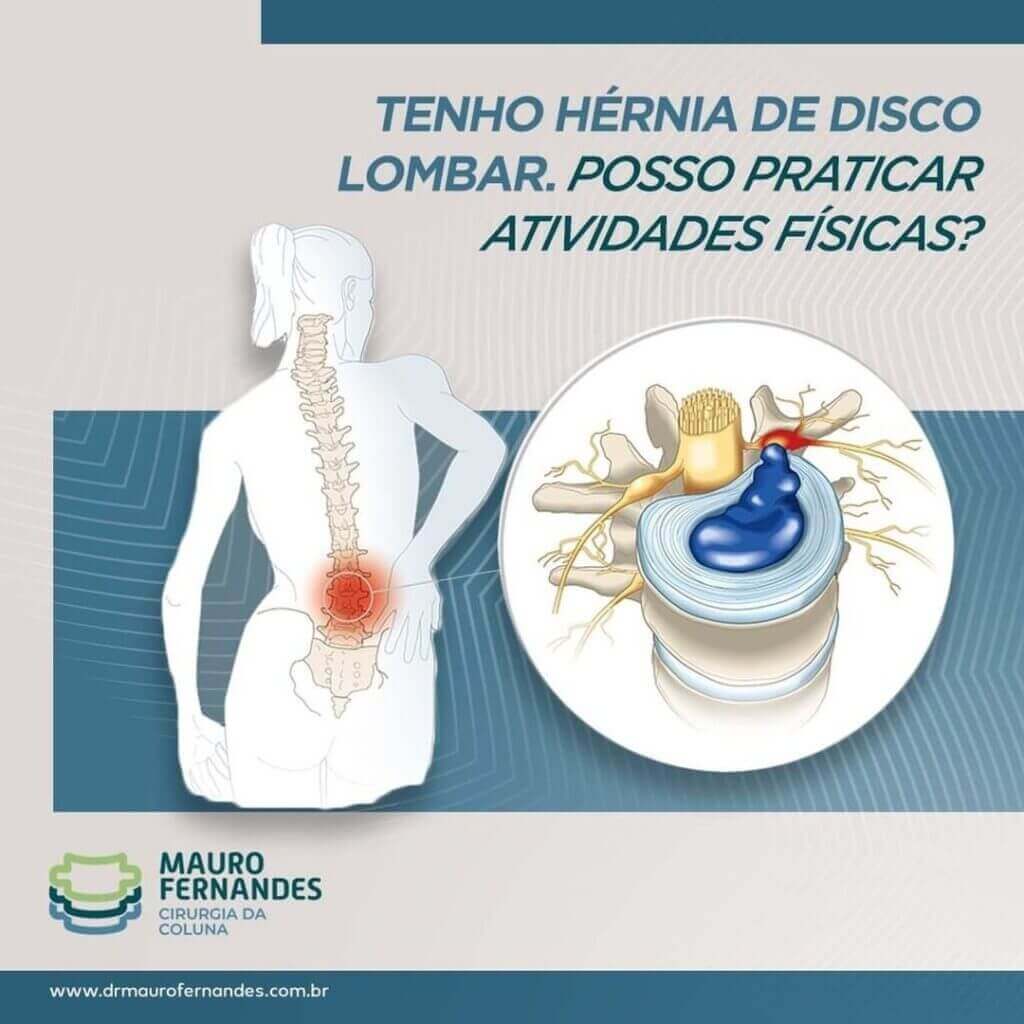
Pacientes diagnosticados com hérnia de disco lombar têm indicação de repouso, evitando atividades que promovem o aumento da pressão intradiscal, como o levantamento de peso, flexão do tronco, atividades de alto impacto ou passar muito tempo na posição sentada.
Inicialmente não há contra indicação para atividades como caminhadas ou andar de bicicleta. O ideal é realizar uma consulta com especialista em coluna para que seu caso seja avaliado de forma particular, com orientações de atividades específicas para você.
O tratamento clínico envolve o uso de medicamentos e fisioterapia, com o objetivo de reduzir a dor e preservar a recuperação neurológica.
Toda hérnia de disco tem indicação cirúrgica?

O manejo adequado da hérnia de disco requer uma abordagem multidisciplinar, muitas vezes envolvendo ortopedistas, fisioterapeutas e outros profissionais de saúde. O tratamento personalizado baseia-se na gravidade dos sintomas, na localização da hérnia de disco e nas necessidades individuais do paciente.
- TRATAMENTO CONSERVADOR
A história natural da hérnia de disco lombar se caracteriza pelo alívio dos sintomas em poucas semanas na maioria dos casos. Pela frequente boa evolução, deve ser tratada de forma não cirúrgica sempre que possível. Entre as formas de tratamento clínico estão: medicação (anti-inflamatórios e analgésicos), repouso inicial, infiltrações e fisioterapia.
- TRATAMENTO CIRÚRGICO
O objetivo do tratamento cirúrgico é descomprimir estruturas nervosas, sem causar instabilidade vertebral. Entre as principais indicações estão: síndrome da cauda equina, alteração motora significativa, dor intratável e falha do tratamento conservador. Os métodos mais utilizados, com resultados funcionais em médio e longo prazo semelhantes, são: discectomia clássica, microdiscectomia, discectomia endoscópica e discectomia percutânea.
O que é feito durante a cirurgia de hérnia de disco?

Cerca de 10-15% dos pacientes com hérnia de disco lombar têm indicação de cirurgia para a descompressão do tecido nervoso e alívio dos sintomas.
Mas o que o cirurgião faz durante o procedimento?
No ato cirúrgico tradicional, o médico aborda o segmento doente da coluna via posterior, afastando a musculatura da região lombar. Ao acessar a coluna vertebral, é realizada a retirada de uma pequena porção da lâmina (estrutura óssea na parte de trás da vértebra), abrindo caminho para o canal vertebral (local onde ficam as estruturas nervosas).
Na sequência, é realizada a abertura do ligamento amarelo (estrutura ligamentar que recobre a porção póstero-lateral do canal), expondo as estruturas nervosas. Os nervos são afastados e a hérnia de disco é finalmente abordada. A porção deslocada do disco é removida, liberando o nervo em sofrimento e concluindo a discectomia lombar.
Quais são os principais tratamentos para hérnia de disco?

A hérnia de disco é uma doença que atinge 5,4 milhões de brasileiros, segundo a última pesquisa realizada pelo Instituto Brasileiro de Geografia e Estatística (2018). Entre os possíveis tratamentos para a alteração estão:
- Tratamento medicamentoso: indicado na fase inicial para manejo da dor, é realizado com antiinflamatórios e analgésicos;
- Tratamento fisioterápico: com uma elevada taxa de sucesso principalmente nas primeiras semanas de sintomas, a fisioterapia auxilia desde a analgesia até a estabilização e fortalecimento muscular.
- Tratamento cirúrgico: é indicado quando as alternativas anteriores não são suficientes para o alívio dos sintomas ou há comprometimento neurológico significativo ou progressivo. Atualmente, optamos por técnicas menos invasivas, com auxílio de lupas ou por endoscopia.
Vou poder voltar aos esportes após uma cirurgia de hérnia de disco?
Na maioria dos casos é possível retomar a prática esportiva após uma cirurgia de hérnia de disco na coluna, seja com hábitos profissionais ou amadores.
É necessário aguardar o período de recuperação indicado pelo médico, conforme as características de cada caso. Para a liberação são importantes: ausência de dor, amplitude adequada de movimentos, potência muscular, condição aeróbica e treinamento sensório-motor.
O período de repouso geralmente exige entre 4 e 6 semanas de pós-operatório.
É necessário fazer a reabilitação com auxílio do fisioterapeuta e profissional de educação física. Atletas amadores voltam às atividades em um período médio de 2-6 meses.
